不眠症の名医を探そう!睡眠医療認定医が行う認知行動療法(CBT-I)とは

最近、注目されている不眠症の治療には、睡眠薬に頼らない「認知行動療法(CBT-I:Cognitive Behavioral Therapy for Insomnia)」というのがあるのをご存知でしょうか?
不眠症の認知行動療法とは、不眠症の患者さんにありがちな、不眠を引き起こしたり、悪化させてしまうライフスタイルや睡眠習慣、間違った思い込みなどのクセを正しく修正していくことで不眠症の症状を改善させようというもの。
日本では1980年代になってから広まるようになってきたまだ新しい治療法ですが、アメリカやヨーロッパでは1970年代から寝つきを良くし、睡眠の質を上げる他、再発が少ない方法として積極的に治療に取り入れられてきました。
今回は、これからますます大注目の「認知行動療法」について詳しく説明していくとともに、認知行動療法を受けることが出来る医療機関や不眠症治療のエキスパートである名医の先生方をご紹介していきたいと思います。
1.治療を受けた7割の患者さんに効果!認知行動療法ってどんなもの?
患者さん自身が不眠パターンを作り出している!
不眠症の患者さんは「眠れない」ということに必要以上にとらわれ、その思考がさらに眠りを遠ざけるという悪循環に陥ってしまうことが少なくありません。
「ちゃんと眠らなきゃ」「8時間は眠らないといけない」などと思いこんでしまう事が多く、上手くいかないことでその焦りはますます大きくなっていってしまいます(睡眠恐怖)。
すると、今度はいざ眠ろうとしても身体が緊張して目が冴え、様々な努力をしているのにも関わらずさらに眠れないという不眠パターンに陥ってしまっているのです。
このような状態は、言わば患者さん自身の意識が不眠症を作り出し、悪化させてしまっている状態で、この不眠パターン自体を変えていかない限り、不眠症は良くなりません。
不眠症の認知行動療法は、医師や看護師、こころの問題の専門家である「臨床心理士」が1対1のカウンセリングを通して、このような患者さんの睡眠に対する考えグセを治し、睡眠に対する恐怖や心配などを取り除いていく治療です。
凝り固まった考えを修正し、「必要な時間だけ眠ることが出来れば良い」と柔軟に考えられるようになることで、精神的なストレスを減らし、必要以上に睡眠を意識しないでリラックスして眠れるようにすることを目指していきます。
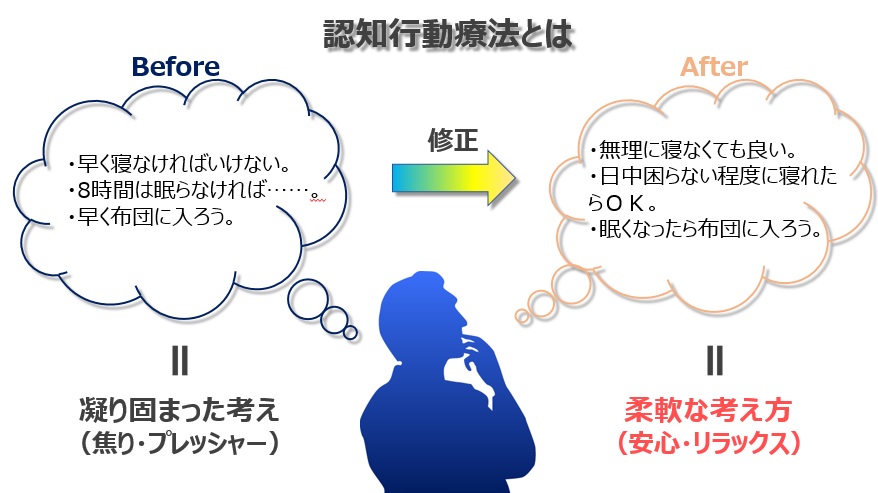
(図)認知行動療法とは Calooマガジン編集部
睡眠薬と変わらない効果が期待できる!
このように、患者さんの「こころ」に働きかける認知行動療法は、薬も使わない安全な方法でありながら、睡眠薬と同等の効果が期待できることが、様々な研究で実証されています。
実際に認知行動療法の治療を行った患者さんの7割は不眠改善の効果が見られ、特に寝つきの悪い入眠障害タイプの不眠には、睡眠薬よりも効果が高い事が分かっています。
このため早くから研究の進んでいる欧米の国々では、現在、不眠の治療の第一段階として、睡眠薬を使用する薬物療法より先に認知行動療法を行うことを奨めています。
また、日本国内においても、2013年に厚生労働省の研究チームが作成した「睡眠薬の適正な使⽤と休薬のための診療ガイドライン」の中で、”第⼀選択療法として、もしくは薬物療法との併⽤療法としても有効である”として、できるだけ早いうちから認知行動療法を活用することを奨めています。
(参考)厚生労働省 厚⽣労働科学研究班・⽇本睡眠学会ワーキンググループ作成 「睡眠薬の適正な使⽤と休薬のための診療ガイドライン」
(参考)平松内科・呼吸器内科 小牧ぜんそく睡眠リハビリクリニック
※こちらのクリニックで実施されている認知行動療法(CBT-I)について分かりやすい説明が載っています。
薬物療法との併用も。認知行動療法が適している人は?
認知行動療法は、薬を使わない治療を希望する方にはもちろん、これまで使用してきたお薬が効かなくなってきた慢性不眠症の方や、お薬を減らしたいと思っている方にも効果が期待できます。
実際、薬だけですべての不眠症を治すことは不可能で、薬物療法のみの場合の不眠症の改善効果は5割程度とあまり高くありません。
いつまでも薬だけに頼っていると、依存性(薬がないといられなくなる)や耐性(薬が効かなくなる)により、だんだん薬の量が増加する、副作用が重くなる、長期間服用になる、などのリスクが高まります。
また、改善後も精神的なストレスなどがかかると不眠症を再発するケースもあるので、認知行動療法を取り入れて減薬をしていく事はとても有効です。
また、他に疾患のない原発性の不眠症だけでなく、ガンやうつ病などの他の疾患の症状として起こる二次性の不眠症の改善にも効果があるなど、認知行動療法は睡眠薬の使用に制限のある方にも有効だということが分かっています。
但し、認知行動療法は、患者さんの考えや行動を修正していく方法であるため、効果が出るまでに時間がかかります。
一時的に不眠におちいってしまっているような場合は、認知行動療法よりも即効性のある薬物療法の方が適しています。

(図)薬物療法と認知行動療法のメリット・デメリット比較 Calooマガジン編集部
(参考)医療法人社団 絹和会 睡眠総合ケアクリニック代々木
※こちらは不眠症や睡眠時無呼吸症候群など睡眠障害治療のエキスパートである井上雄一先生が理事長をされているクリニックです。
(参考)厚生労働省 厚⽣労働科学研究班・⽇本睡眠学会ワーキンググループ作成 「睡眠薬の適正な使⽤と休薬のための診療ガイドライン」
2.患者さんの取り組む姿勢が重要!認知行動療法の方法とは。
「刺激制御法」「睡眠制限法」「筋弛緩法」3つの方法で不眠にアプローチ。
認知行動療法のカウンセリングでは主に「刺激制御法」「睡眠制限法(睡眠スケジュール法)」「筋弛緩法」の3つの方法が指導されます。
①「刺激制限法」
不眠症の患者さんは「眠れない」という経験が長引いてしまうことで、「寝室=眠れない場所」という条件付けが無意識のうちに出来上がってしまい、さらに不眠に拍車がかかっています。
この誤った条件付けを修正していく方法が「刺激制限法」です。
具体的な方法としては、「眠くなるまでは布団に入らない」「ベッドや布団でスマホや読書などをしない」ということを徹底します。
そして、もし布団に入っても15分以上眠れなかった時は一旦、寝室から出て、再度、眠気を感じてから布団に入るようにします。
不眠症患者さんの中でも特に入眠困難のタイプの不眠に効果的な方法で、繰り返し実践していくことで、「寝室=眠れる場所」という正しい条件付けに変えていきます。
②「睡眠制限法(睡眠スケジュール法)」
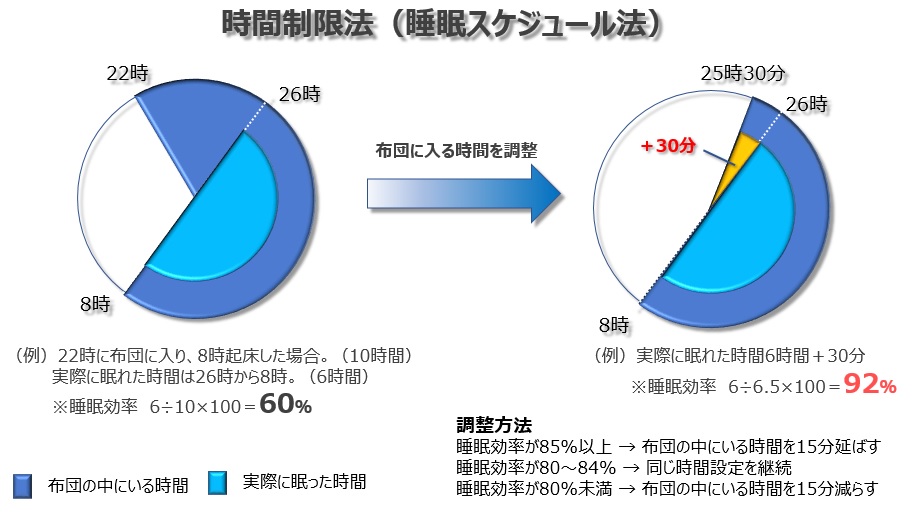
睡眠制限法は、睡眠時間をギリギリまで制限して睡眠の質を上げる方法で、特に中途覚醒タイプの方に効果的です。
不眠症の方は、布団に入ってから眠りにつくまで何時間もかかってしまうことがありますが、この時間を減らすためにギリギリまで起きていることで、睡眠効率を高め、より強い眠る力を引き出すことが目的です。
「睡眠効率」とは布団の中にいた時間のうち、実際に眠れた時間の割合のことで、以下のように算出することができます。
◆【睡眠効率=実際眠れた時間÷布団にいた時間×100】
(例)10時間布団に入っていて実際眠った時間が6時間の場合は睡眠効率60%
睡眠効率は85%以上になると良い睡眠とされています。
常に85%を目標に布団の中にいる時間をコントロールしていきます。
実際の方法としては、以下のように行います。
≪睡眠制限法(睡眠コントロール法)の行い方≫
- 睡眠日誌(就寝時間と起床時間を毎日記録する)で毎日の睡眠時間を記録する。
- 睡眠日誌から実際に眠れている時間の平均を割り出し、それに寝付くまでの時間、目覚めてから起き上がるまでのゆとりの時間である30分をプラスした「布団の中にいていい時間」を設定する。
- あらかじめ起床時間を決め、そこから「布団の中にいていい時間」を逆算し、布団に入る時間を設定する。
- このスケジュールを守って就寝するようにして、睡眠効率が85%を超えるようになってきたら15分づつ「布団の中にいていい時間」を増やしていく。
最初は大変な場合もありますが、どんなに眠くても設定した時間までは布団に入らないようにします。
1週間程度続けることで徐々に効果が現れ、質の高い眠りがとれるようになってきます。
(図)睡眠制限法(睡眠スケジュール法) Calooマガジン編集部
※画像をクリックすると拡大します。
③「筋弛緩法(きんしかんほう)」
不眠症患者さんは眠りに対して意識するあまり、眠る前には身体も心も緊張しています。
筋弛緩法は、この不安や緊張、イライラなどを取り除いて身体をリラックスさせ、眠りに入りやすい状態にするリラックス法です。
顔、肩、手のひら、脚などの各部位に5~10秒ほど思いっきりギューっと力を入れたあと、力を一気にパッと抜きます。
これを繰り返すことで過剰に働いてしまっている交感神経を鎮め、緊張を取り除いていきます。
(参考)寝る前5分のストレス解消!脚の筋弛緩法をやってみた| Fuminners(フミナーズ)
※筋弛緩法の行い方の動画を見ることができます。動画では脚の行い方を紹介していますが、手や肩も同様に行います。筋弛緩法については、こちらの記事でも詳しく説明しています。
薬に頼らず不眠症を改善!生活を見直し、食事や運動で体内リズムを整える方法
実行できるのは患者さんだけ。継続して行う努力を!
以上の3つのようなカウンセリングで受けた指導は、ホームワークとして患者さん本人が毎日の生活で実践していきます。
ホームワークの実践、睡眠日誌の記録など、認知行動療法はお薬を飲むだけの治療と違い、日々の患者さん側の努力無くしては改善できません。
認知行動療法は、医師だけに任せるのではなく、自分で不眠を治すんだという気持ちを持ち、ご自身の生活の中で根気強く努力することが大切な治療法なのです。
(参考)『不眠の科学』付録2不眠の認知行動療法実践マニュアル
※こちらのページには認知行動療法の行い方が詳しく掲載されています。
3.認知行動療法を受けられる病院・費用
認知行動治療は保険適用無し!治療は「睡眠医療認定医」のいる病院で。
だんだんと広まりつつある認知行動療法ですが、まだどこの病院でも受けられるという訳ではなく、日本睡眠学会によって認められた「睡眠医療認定医」のいる病院で受けることができます。
不眠治療のエキスパートである医師や臨床心理士の元で行うということは患者さんにとっても心強く、安心して治療を受けることができますね。
認知行動療法は、うつなどの治療では健康保険が適用されていますが、不眠症の場合は、現在、保険適用外となっています。
自由診療になるため、カウンセリングは1回30分~60分程度、費用は7,000円~1万円程度、4~8回という具合に、病院によって内容が異なります。
治療を検討する際には、必ず実施病院に詳細を確認するようにしましょう。
2016年には国立で初めて千葉大学医学部附属病院(千葉市)が認知行動療法を主体に治療を行う「認知行動療法センター」を開設するなど、これから認知行動療法を受けられる医療機関はますます増えていくものと考えられます。
病院口コミ検索サイト「Caloo」で睡眠医療認定医のいる医療機関を探す。
病院&民間企業のオンラインカウンセリングを利用する手も。
また、最近では通院だけでなく、インターネットを活用した認知行動療法を行う医療機関も見られるようになってきました。
国立精神・神経医療研究センターでは、研究の一環として、遠方の方であっても受けることが出来るウェブ版の不眠症に対する認知行動療法プログラムを実施していますので、ご興味のある方は一度問い合わせて見ると良いでしょう。
(参考)国立精神・神経医療研究センター「ウェブ版 不眠症に対する認知行動療法プログラム」について
また、民間の企業でもオンラインでカウンセラーによる認知行動療法を受けられるサービスが提供されています。
医療機関よりもリーズナブルな金額で、ご自宅のパソコンから気軽に不眠カウンセリングを受けることができます。
忙しくて病院を受診する暇がない方や、お近くに認知行動療法の治療を受けられる医療機関がない方、興味はあるけど病院に行くのはちょっとためらってしまう、というような方は、このようなサービスから利用してみるのも良いかもしれません。
(参考)cotree 睡眠を改善したい‐カウンセリングで相談したい
4.不眠症の名医はここにいる!不眠治療の名医リスト
最後に、全国にいらっしゃる不眠症治療のエキスパートである名医の先生方をご紹介したいと思います。
不眠症治療を専門としている先生や治療の実績、クチコミなどから総合的に判断しています。
今回ご紹介した認知行動療法や薬物療法など、患者さんに合わせたベストな治療を行って下さることでしょう。
病院を選ぶ材料の一つとして参考にして下さい。
(※受診時期によっては、先生が転籍されていたり、外来を担当していない場合もあります。受診の際には前もって病院にご確認下さい。)
◆北海道・東北地方
・ 旭川医科大学病院 精神科神経科(北海道)千葉 茂 (ちば しげる)先生
日本睡眠学会認定医。睡眠障害全般に詳しく、内科、耳鼻咽喉科、歯科口腔外科などと連携して診療を行う。たけしの「みんなの家庭の医学」にも出演。
・秋田大学医学部附属病院 精神科(秋田県) 清水 徹男 (しみず てつお)先生
日本睡眠学会理事長経験を持つ睡眠医療のエキスパート。各種睡眠障害の中でも不眠症の診療、治療を専門としている。
◆関東地方
・国立精神・神経医療研究センター病院 睡眠障害センター(東京都) 三島 和夫(みしま かずお)先生
日本睡眠医学会理事を務める。体内時計リズムの研究の第一人者で、診療ガイドラインの作成や厚生労働省の研究チームの中心的役割を担う。
・国立精神・神経医療研究センター病院 睡眠障害センター(東京都) 亀井 雄一(かめい ゆういち)先生
日本睡眠医学会認定医。大人だけでなく、子どもの睡眠障害についても深い知識を持つ睡眠医療のエキスパート。
・睡眠総合ケアクリニック代々木(東京都) 井上 雄一(いのうえ ゆういち)先生
日本睡眠学会理事を務める。睡眠時無呼吸症候群、不眠症などさまざまな睡眠障害を診る睡眠医療のエキスパート。著書も多数あり。
・杏林大学医学部附属病院 精神神経科(東京都) 中島 亨(なかじま とおる)先生
日本睡眠学会認定医。睡眠障害の中でも特に過眠症、リズム障害、睡眠時随伴症の診療、治療に詳しい。
・日本大学医学部板橋病院 精神神経科 睡眠センター(東京都) 内山 真(うちやま まこと)先生
日本睡眠学会認定医。厚生労働省の睡眠に関する研究チームの班長を務めるなど、日本の睡眠医療における中心的な存在。
・東京慈恵会医科大学葛飾医療センター 精神神経科(東京都) 伊藤 洋(いとう ひろし)先生
日本睡眠学会理事。睡眠障害、不眠症の専門医で睡眠に関する著書もあり。
・むさしクリニック(東京都) 梶村 尚史(かじむら なおふみ)先生
日本睡眠学会認定医。睡眠医学が専門で自身が院長を務めるクリニックではさまざまな睡眠障害の診療を行っている。著書も多数あり。
・スリープ&ストレスクリニック(東京都) 林田 健一(はやしだ けんいち)先生
日本睡眠学会認定医。睡眠医学が専門で、雑誌などのメディアへの登場や著書も多数あり。
◆中部/北陸/東海地方
・かゆかわクリニック(愛知県) 粥川 裕平(かゆかわ ゆうへい)先生
日本睡眠学会理事を務める。不眠症を始めとするさまざまな睡眠障害の診療を行う睡眠医学のエキスパート。著書も多数あり。
・阪野クリニック(岐阜県) 阪野 勝久(ばんの かつひさ)先生
日本睡眠学会認定医。いびき、睡眠時無呼吸症候群、不眠症などの睡眠障害を専門に診る睡眠外来で多数の患者の診療を行う。
◆関西地方
・吉田診療所(大阪府) 吉田 祥(よしだ やすし)先生
日本睡眠学会認定医。過眠症、不眠症、睡眠時無呼吸症候群などの睡眠障害のエキスパート。著書も多数あり。
◆中国/四国/九州地方
・久留米大学病院 精神神経科(福岡県) 内村 直尚(うちむら なおひさ)先生
睡眠障害のエキスパートであり、国内で初めて睡眠障害専門外来を開設、リーダーとして活躍している。
コメントを残す