気づかぬうちに失明危機も!40歳以上に多い「緑内障」の症状・検査・治療法

30代、40代に入り、「少し目が見えづらくなった」と感じることはありませんか?
それって、単なる「老眼」ではなく、「緑内障」かもしれません。
緑内障とは、眼圧によって視神経が圧迫されていくことで、徐々に視野が狭くなり、放置していると失明に至る恐れがある病気です。
しかし、最近は早期発見・早期治療によって、失明という危険性を少しでも減らすことができる病気でもあるのです。
笑福亭鶴瓶さんや小倉久寛さんが「緑内障」の治療のため、目薬(点眼薬)をさしていることを告白したり、2018年2月にはキャスターの生島ヒロシさんが「緑内障」の治療で外科手術を行ったと公表したりと、”意外と緑内障の人って多い”という印象を持っている方もいるのではないでしょうか?
近年行われた大規模疫学調査では、40歳以上の5%(20人に1人)が緑内障と判明し、さらに診断された人のうち約90%は緑内障ということに気づいていなかったという衝撃的な結果も報告されました。
そんな気づきにくい「緑内障」の症状や原因・検査・治療法のほか、緑内障には禁忌とされる薬についてもご紹介します。
1.気づいていないだけかも……緑内障の症状とは?
緑内障の視覚障害:視野が欠けていくが、かなり進行するまで気づけない
厚生労働省研究班の調査によると、日本人の中途失明原因の第一位は「緑内障」です。
主な症状は、以下のとおりです。
- 視野(しや:見える範囲)が狭くなる
- 霞みかかって見える
- 頭痛
- 眼痛
- 充血
眼圧が急上昇した場合(急性緑内障発作)、強い目の痛みや頭痛、吐き気が起こります。
では、緑内障の代表的な症状「徐々に視野が狭くなっていく」ということは、どういうことなのでしょうか?
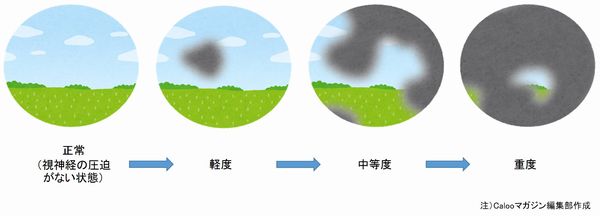
(図)緑内障の視野障害のイメージ
※クリックすると、画像が拡大します。
上記の図はあくまでも視野障害を分かりやすくした”イメージ”で、実際はそこが黒く見えたり、白く抜けて見えたりするのではありません。
「段々と見えない範囲が広がっていくこと」=視覚情報が入ってこないこと、つまりボヤ~として見にくいだけなので、気づくことができないのです。
そのため、「見えない」と異変を感じた時には、かなり視覚障害が進んでしまっていて失明寸前というケースも。
この病気が怖いところは、一度圧迫されてしまった視神経は、二度と元には戻らないということ。
つまり、「見えなくなった部分は取り戻せない」のです。
だからこそ、早期発見・早期治療開始が、視覚の質とQOL(生活の質)の維持には重要なのです!
(参考)緑内障診療ガイドライン(第4版)|日本緑内障学会緑内障診療ガイドライン作成委員会
こちらのページでは、2018年1月に作成された最新の緑内障診療ガイドラインが、公開されています。
視野が狭くなっていることに、気づけない理由とは?
人は、普段両目でモノを見ています。
そのため、片目でみると一部が欠けて見えなくなっていても、もう片方の目が見えていなかった部分を補完するので、両目で見ると片目の一部が欠けていることに気づかないことが多いのです。
また、中心部からではなく、周囲から見えなくなっていくことも多いため、視力に影響が出づらく、視野の異常に気づかないことも、気づきにくい要因とされています。
(参考)眼科かじわら アイ・ケア・クリニック
こちらのページでは、緑内障による視野障害に気づけない理由について、くわしく解説されています。
2.「緑内障」のなりやすい年齢層と眼圧との関係
20人に1人!?40歳以上は、気づいていない「緑内障」に要注意
緑内障の視覚障害は、よほど進行しないと、なかなか自分では”緑内障”に気づきにくいのが難点です。
2000年~2002年に行われた大規模な日本人緑内障疫学調査(通称:多治見スタディ)では、40歳以上の5%(20人に1人)に緑内障が見つかり、年齢が上がると有病率も上がりました。
さらに、緑内障と診断された人のうち約90%は、自覚症状が全くなく気づかず生活していたと報告されました。
2016年の人口統計を基に計算すると、現在の緑内障の推定患者数は、約465万人以上とされています。
現在でも緑内障に気づいていない未治療の人が、多数存在していると考えられています。
(参考)日本緑内障学会多治見緑内障疫学調査(通称:多治見スタディ)」報告|日本緑内障学会
こちらのページでは、緑内障の大規模疫学調査として有名な「多治見スタディ」について、一般向けに結果報告が公開されています。
(参考)「緑内障の概念を根本より覆した『多治見スタディー』|岸和田市医師会広報H.15年3月
こちらのページでは、多治見スタディによる調査結果に対する解説がなされています。
眼圧(がんあつ)とは?-房水の循環で発生する目にかかる圧力(=目の硬さ)
緑内障を知る上で、とても重要なキーワードが「眼圧」です。
まぶたの上から軽く目に触れてみると、「眼球の弾力」を感じることができます。
この弾力こそが、目の中の圧力=眼圧であり、「目の硬さ」を指しています。
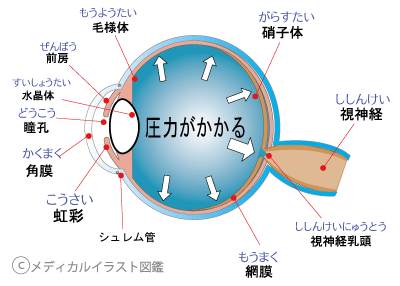
眼圧の働きとは、目を球形に保つことや目の中の血液をスムーズに流すことです。
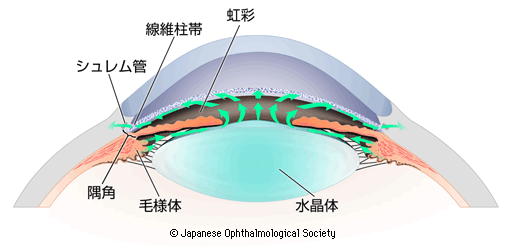 (出典)房水の循環|日本眼科学会
(出典)房水の循環|日本眼科学会
こちらのページでは、眼圧と房水の関係について、詳しく解説されています。
上記のように、目の中では「液体(房水:ぼうすい)が作られる→目から排出され、眼外の血管へ流れ出ていく」が繰り返されています。(房水の循環)
この作られる房水の量と出ていく房水の量が均衡することで、眼圧は一定に保たれています。
■「眼圧が上がる・下がる」って、どういうこと?
- 目の中で作られる房水の量が増えて、流れ出る量が減る→眼圧が上がる
- 目の中で作られる房水の量が減って、流れ出る量が増える→眼圧が下がる
何らかの原因で、房水の排出口(シュレム管)が詰まったり、働きが悪くなってしまったりすると、目の中に房水が溜まってしまい、眼圧が上がってしまいます。
眼圧が高くなると、視神経が障害を受けやすくなり、緑内障のリスクが高くなることが知られています。
眼圧に影響する要因はさまざま!日本人の眼圧正常範囲:10~20mmHg
大規模な疫学調査(多治見スタディ)による平均眼圧は14.5mmHgであり、日本人の眼圧正常範囲は”10~20mmHg(ミリメートル水銀柱)”とされています。
しかし、眼圧は一日の中でも変動し、また一般的に「冬は高く、夏は低い」とされ、季節によっても変動します。
さらに、この眼圧の変動幅には、個人差があるのです。
■眼圧に影響する要因とは?
- 年齢
→男性の場合、加齢によって低下 - 性別
→女性>男性 - 遺伝
- 人種
→黒人>白人 - 体位
→仰向けに寝ている>座っている - 運動
→一時的に低下 - 血圧
→血圧が上がると、眼圧も上昇傾向 - 近視・遠視の程度
→近視>遠視
これらの要因が、複雑に影響し合って、その人なりの眼圧ができています。
眼圧が正常範囲内だからといって、緑内障にならないということではありません。
最近の疫学調査(多治見スタディ)では、緑内障と診断された人のうち、約90%の人が正常範囲内(20mmHg以下)だったということが分かりました。
(参考)緑内障の話|かわばた眼科
こちらのページでは、緑内障の眼圧に影響のある要因のほか、緑内障や目の生理的な役割についても、詳しく解説されています。
3.眼圧が正常値でも緑内障!?緑内障の種類と原因
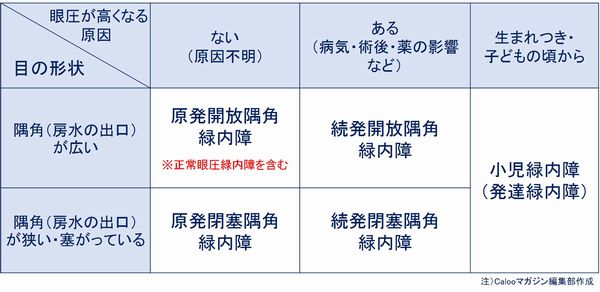
緑内障は、眼圧が高くなる原因や目の形状によって、分類されています。
- 眼圧が上がる理由(他の病気など)がない場合:「原発緑内障(げんぱつりょくないしょう)」
- 目の中の水(房水)の出口(隅角)が広いタイプ:「開放隅角緑内障(かいほうぐうかくりょくないしょう)」
- 目の中の水(房水)の出口(隅角)が狭いタイプ:「閉塞隅角緑内障(へいそくぐうかくりょくないしょう)」
- 眼圧が上がる理由がある場合:「続発緑内障(ぞくはつりょくないしょう)」
- 生まれつき・子どもの頃から眼圧が高い場合:「小児緑内障(しょうにりょくないしょう)」
①原発開放隅角緑内障:原因不明の緑内障で隅角が広いタイプ
- 特徴:見かけ上、目の中の水(房水)の出口(隅角)が広くなっているタイプ。
- 慢性緑内障で、全緑内障の約7割
- 「正常眼圧緑内障」も含まれる。
- 原因:目の中の水(房水)の排出路が目詰まりしているため
- 眼圧の上昇:軽度
- 視野障害の進行:ゆっくり
②正常眼圧緑内障:日本人に一番多い!眼圧が正常範囲内(20mmHg以下)の緑内障
- 特徴:眼圧が正常範囲(20mmHg以下)にあるのにも関わらず、視神経が障害されるタイプ
- 日本人の緑内障で一番多い。
- 自覚症状がないので、別件での眼科受診や健康診断などで発見されることがほとんど。
- 隅角は広いので、「原発開放隅角緑内障」。
- 原因:視神経の血液循環が悪い・遺伝・免疫・酸化ストレス・近視・加齢など、今のところ詳細不明。
- 眼圧の上昇:軽度
- 視野障害の進行:ゆっくり
2000年の疫学調査(多治見スタディ)によって、この正常眼圧緑内障患者が多くいることが明らかになりました。
この調査結果は、これまでの「緑内障=眼圧が高い」という概念が転換するきっかけとなっています。
③原発閉塞隅角緑内障:眼圧が急上昇して、眼痛・頭痛が現れることも。早急に治療が必要。
- 特徴:治療が遅れると、短時間で失明に至る場合があるので、早急に受診が必要!
- 急激に眼圧が上昇(急性緑内障発作)し、眼痛、頭痛、吐き気などの激しい自覚症状が出る。
- 沖縄地方の人に多い。特に女性>男性
→遺伝的素因(もともと隅角が狭い眼球)と考えられている。
- 原因:房水の排出路(隅角)が、狭くなり、塞がるため
- 眼圧の上昇:重度
- 視野障害の進行:非常に速い
2005年に行われた沖縄県久米島町での疫学調査(久米島スタディ)では、開放隅角緑内障は本土と同じくらいの頻度でしたが、閉塞隅角緑内障は本土の約3.7倍という調査結果が報告されました。
(参考)「うちなー」の緑内障|沖縄県眼科医会
こちらのページでは、琉球大学眼科教室の先生による沖縄県民の緑内障について、説明されています。
④続発緑内障:眼圧が上がる他の原因がある緑内障
- 特徴:目や全身の病気、薬の影響などが原因となり、眼圧が上がることで起こる緑内障
- 原因:
- ぶどう膜炎などの目の病気・目の手術後・ケガ
- 目以外の病気(糖尿病・脳疾患など)
- ステロイド点眼薬などの薬の副作用
- 眼圧の上昇:
- 開放隅角の場合-軽度。
- 閉塞隅角の場合-重度
- 視野障害の進行:
- 開放隅角の場合-ゆっくり。
- 閉塞隅角の場合-非常に速い
眼圧上昇の原因となっている病気や状態に対して、きちんと治療・改善することが大切です。
⑤小児緑内障:生まれつきや子どもの頃から隅角に異常がある緑内障
- 特徴:乳幼児の場合、眼球が大きくなる(牛眼:ぎゅうがん)。「発達緑内障」と呼ばることも。
- 原因:
- 生まれつき、房水の排水口(隅角)が狭く、高眼圧。
- 続発緑内障として、先天的な目の疾患や全身疾患によるもの。
- 白内障の手術後に発症する場合ことも。
- 眼圧の上昇:乳幼児期は急速に悪化しやすい
- 視野障害の進行:早い
乳幼児期の緑内障は、眼球の拡大を伴い、急速に悪化することが多くなります。
また、眼球拡大が進行すると、眼圧をコントロールしても視神経に障害が起こりやすいので、多くの場合、早期に手術が検討されます。
(参考)緑内障|日本眼科学会
こちらのページでは、緑内障の症状や分類について、詳しく解説されています。
4.緑内障の診断・検査方法(眼圧検査・眼底検査・視野検査・OCT検査)
では、なかなか自覚症状のない緑内障をどうやって気づけばいいのでしょうか?
緑内障を早期発見するためのスクリーニング(ふるい分け)検査として、健康診断や人間ドックでの眼科検診が有用とされています。
健康診断や人間ドックで、もし「眼圧が高い」「緑内障の疑い」「眼底異常」「視神経乳頭陥凹拡大」といった異常が指摘された場合には、速やかに眼科へ精密検査を受けに行きましょう。
健康診断で「緑内障スクリーニング」:視力検査・眼圧検査・眼底検査
健康診断の眼科項目としては、視力検査・眼圧検査・眼底検査があります。
■視力検査
労働基準法による一般健診として、必ず入っている項目です。
視力の低下は、近視以外にも緑内障によっても起こり得ます。
前回の検査時より著しく視力が低下している場合は、眼科で精密検査を受けた方が良いでしょう。
■眼圧検査
近年、眼圧検査は健康診断でも行われるようになっています。
やり方は空気眼圧計を用いて、目を開いたところに空気がシュッと出ることで計測します。
器械が目に直接触れないので、特に痛みはありません。
目に直接触れて計測する「圧平式眼圧計」よりも精度は劣るとされていますが、緑内障スクリーニングとしては有用とされています。
しかし、近年「日本人は正常眼圧緑内障が多い」ことが判明したことにより、眼圧測定だけで「眼圧が正常範囲内なら、緑内障ではない」と言えなくなっています。
■眼底検査
眼底検査は、視神経の障害の程度を判定するために行われます。
眼底とは、実は体の中で唯一、血管や神経細胞層を直接観察できる場所です。
そのため、眼球の奥を覆う網膜(眼底)全体、視神経乳頭、網膜血管を観察し、写真撮影します。
少し眩しく感じますが、痛みはありません。
緑内障の場合、視神経の眼球出口(=視神経乳頭)にある小さなくぼみが拡大します。(視神経乳頭陥凹拡大:ししんけいにゅうとうかんおうかくだい)
そのため、「正常眼圧緑内障のスクリーニング」として、眼底検査は有用と考えられています。
また、緑内障のほかにも、糖尿病性網膜症など失明の恐れがある病気についても早期に発見できます。
(参考)知っておこう、健康診断のウソ?・ホント!目の検査|丸の内クリニック
こちらのページでは、院長コラムとして、健康診断での目の検査(眼圧検査・眼底検査)などについて、詳しく説明されています。
緑内障の診断のために行われる精密検査(隅角検査・視野検査・OCT光干渉断層計)
健康診断や人間ドックで、眼圧の異常などが指摘された場合、速やかに眼科を受診するようにしましょう。
眼科では、改めて眼圧検査や眼底検査を行いますが、緑内障を診断するためには、それ以外の検査も行われます。
■隅角検査(ぐうかくけんさ)
特殊なコンタクトレンズを目に押し当てて、房水の排出路(隅角)を観察する検査です。
隅角の状態を観察することで、閉塞隅角や急性緑内障を起こしやすい狭隅角かどうか、レーザー治療が必要な緑内障かどうかを把握することができます。
レンズ装着による圧迫感を感じる場合はありますが、点眼麻酔をして行うため、痛みは感じません。
■視野検査(しやけんさ)
視野とは、見える範囲のことを指します。
検査装置の前に座り、まっすぐ前にある固定の点を見たまま、上下左右前方、どこまでの範囲が見えているかを調べる検査です。
片目をカバーして、検査する方の目で検査装置を覗き、点が光るのが見えたらボタンを押します。
点の場所は毎回変わりますが、それを目で追うのではなく、常に正面を見続けるようにします。
最初は点が明るく光りますが、次第に点の光り方が弱くなっていくので、難しいと感じる方も多いようです。
(参考)視野検査とは?|京都府立医大病院眼科
こちらのページでは、視野検査の内容・やり方・よくある問題点について、詳しく説明しています。
視野異常が出る前に早期診断ができる!緑内障の最新検査機器:OCT(光干渉断層計)
OCT(光干渉断層計)は、視野検査で異常が出る前のとても早期の緑内障を診断できる最新機器です。
網膜の断面を撮影して、緑内障になると減少する「神経節細胞」がどうなっているかを確認します。
このOCT検査によって、視野検査では全く異常が出ないような患者さんも、早期に治療が開始できるようになります。
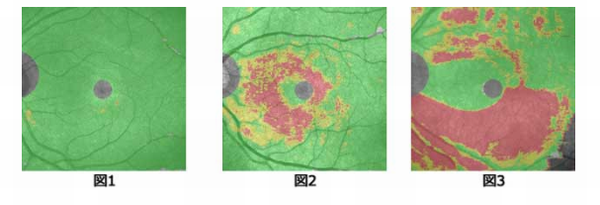 (出典)OCT検査の解析イメージ|眼科かじわら アイ・ケア・クリニック
(出典)OCT検査の解析イメージ|眼科かじわら アイ・ケア・クリニック
(※図1:健常者、図2:視野異常が全くない緑内障患者、図3:視野検査でわずかに異常が認められた緑内障患者)
こちらのページでは、最新機器としてOCT検査について、詳しく解説されています。
ただし、OCT(光干渉断層計)は、非常に高価な検査機器なので、今のところ一部の眼科でのみ取り扱っている検査機器となっています。
5.根気よく付き合う!緑内障の治療法(薬物療法・レーザー治療・手術)
現在のところ、緑内障の治療は「眼圧を下げること」を目的に行われています。
正常眼圧緑内障も含め、眼圧を下げることで、視覚障害の進行を防止したり、遅らせたりすることができる可能性があります。
なお、実際の治療法は一律ではなく、緑内障の種類や重症度など患者さんごとに個人差があるため、精密な検査の上、かかりつけ医との話し合いによって決定されます。
緑内障の基本治療!薬物療法(目薬・内服薬)とは?
緑内障の治療の基本は、薬物療法によって眼圧を下げることです。
主に点眼薬(目薬)が処方され、場合によって内服薬が使われています。
よく使われる商品名と特徴は、次のとおりです。
- 点眼薬
- 【第一選択薬】プロスタグランジン関連薬:ルミガン、トラバタンズ、タプロス、ラタノプロスト(キサラタン)など
→眼圧を下げる力が一番。1日1回。全身への副作用が少ない - β(ベータ)受容体遮断薬:チモロール、ミケランなど
→喘息発作を誘発する場合があるので、使用に注意が必要。 - 炭酸脱水酵素阻害薬:エイゾプト、トルソプトなど
- α2(アルファ2)受容体刺激薬:アイファガン
- 【第一選択薬】プロスタグランジン関連薬:ルミガン、トラバタンズ、タプロス、ラタノプロスト(キサラタン)など
- 内服薬:ダイアモックスなど
→全身の副作用が強く出ることも。
2018年現在、緑内障治療の点眼薬は10種類以上あり、緑内障のタイプや重症度・眼圧の高さなどを考慮して選択されます。
一般的には、プロスタグランジン関連薬の単剤(1種類)から治療を始めて、眼圧を下げる効果や副作用を確認しつつ、場合によって別な点眼薬に変更したり、複数組み合わせたりして処方されます。
■緑内障の薬物治療で重要なポイント:「ベースライン眼圧を知る」
眼圧を下げる治療を進める前に、患者さんの平常時の眼圧の平均値(ベースライン眼圧)を知ることが、治療への第一歩です!
ベースライン眼圧は、2~3か月かけて定期的に眼圧を測定して算出します。
そして、ベースライン眼圧が算出された後に、まずは片眼で点眼薬の効果や副作用の確認(片眼トライアル)を行ってから、両眼の処方が行われることとなります。
そのため、治療効果は「ベースライン眼圧から治療薬によってどの程度下げられたか?」により判定されます。
毎日きちんと決められた回数を点眼して、定期的な健診を続けていきましょう。
(参考)よくわかる緑内障―診断と治療―|日本眼科医会
こちらのページでは、緑内障の治療の解説の中で、重要なベースライン眼圧についても併せて説明されています。
緑内障の外科的治療(レーザー治療・手術)
薬物療法で十分に眼圧が下がらない場合や、眼圧が下がっても視覚障害が進行していく場合には、レーザー治療や手術が検討されます。
ただし、その効果は半永久的に維持されるとは限らないので、複数回行う必要がある場合や合併症が起こる場合もあります。
■緑内障のレーザー治療とは?
レーザー治療には、大きく分けて2種類あります。
- レーザー虹彩切開術……急性緑内障発作を起こすような閉塞隅角緑内障が適応
→虹彩に穴をあけて、眼内の房水の流れを変える。 - レーザー線維柱帯形成術……開放隅角緑内障が適応
→房水の排出路にある線維柱帯(房水の抵抗となっている部分)に照射して、房水の排出を促進させる。
一般的にレーザー治療は、点眼麻酔をして行うため、痛みはありません。
また、外来診療で行え、短時間で治療可能です。
■緑内障の手術とは?
薬物療法やレーザー治療を行っても、眼圧が下がらなかったり、ある程度下がっても、視野の悪化が止められない時に行います。
薬物療法・レーザー治療同様に、緑内障の手術は”眼圧を下げて進行を止めること”を目的としています。
手術にはいくつか種類がありますが、大まかに2つに分けられます。
緑内障のタイプ・進行具合など患者さんの状態によって、術式が選択されます。
- 目詰まり(房水の抵抗)している線維柱帯を切開して、房水を排出しやすくする手術
→線維柱帯切開術(せんいちゅうたいせっかいじゅつ):別名「トラベクロトミー」 - 線維柱帯を一部分だけ切除して、房水の出口を別に作る手術
→線維柱帯切除術(せんいちゅうたいせつじょじゅつ) :別名「トラベクレクトミー」
緑内障の外科手術を行う場合には、1週間~10日の入院が必要です。
手術自体は、1時間~1時間半くらいです。
(参考)緑内障の手術について|東京歯科大学市川総合病院眼科
こちらのページでは、緑内障の外科的手術について、イラストを用いて、分かりやすく説明されています。
閉塞隅角タイプは要注意!「緑内障には禁忌」とされる薬
緑内障になると、眼科以外で病院に罹った時など「緑内障の人は、お薬出せません!」と言われるケースがあります。
その理由は、「緑内障には禁忌」となっている薬が、現在処方されている全薬剤のうち約6%あり、風邪薬や花粉症といった抗アレルギー薬など、日常的に馴染みのある薬が対象となっているのです。
また、病院処方だけでなく、市販の薬も飲めないとなると、結構不便ですよね。
しかし、緑内障禁忌の薬は、緑内障のすべてのタイプに該当する訳ではありません。
本当に注意が必要なのは、狭い隅角を持つ「閉塞隅角緑内障」の方とされています。
■「緑内障には禁忌」とされている主な薬
①抗コリン薬
使われている薬:抗アレルギー薬、抗不安薬、睡眠薬、風邪薬、心臓の薬、気管支拡張薬など
- 閉塞隅角緑内障(狭い隅角を持つ人・隅角が塞がっている人):使用NG
→眼圧が上昇し、急性緑内障発作が起こる可能性があります。
※レーザー虹彩切開術、周辺虹彩切除術、白内障手術などを受けて、隅角が広くなっている場合は使用OK - 開放隅角緑内障・正常眼圧緑内障(隅角が広い人):使用OK
※一時的に眼圧が上がっても、すぐ戻るので心配なし
②ステロイド薬
使われている薬:ステロイド内服・軟膏・点眼など
ステロイド剤は、色々な場面で処方されることの多い薬です。
ステロイドの場合は、隅角の広さに関係なく、眼圧が上昇することがあります。
そのため、治療後1か月以内に眼圧を測定しましょう。
緑内障と診断された方は、まずは自分がどちらのタイプか、眼科医に確認しておきましょう。
また、使用前に服用してよいか、念のため眼科医に確認を取るとより安心ですね。
(参考)緑内障注意の他科薬|原眼科病院
こちらのページでは、緑内障の禁忌の薬について、詳しく説明されています。
(参考)緑内障禁忌の薬|川本眼科
こちらのページでは、風邪薬などに含まれる「抗コリン薬」が、なぜ緑内障の人は使っていけないのか?について理由を丁寧に説明されています。