早期治療で骨折を予防!骨粗鬆症の検査と薬物療法(注射、飲み薬、点滴)、体験談

超高齢化時代を迎えている日本。日本人の平均寿命は「女性87.14歳」「男性80.98歳」と世界の中でもトップクラスを誇ります。
医療技術の進歩もあり、長生きが可能になったのはとても嬉しいことですが、その一方、高齢化に伴ってじわじわと増加しているのが「骨粗鬆症(こつそしょうしょう)」。
骨粗鬆症は、骨強度(こつきょうど:骨の量とその質)が落ちて骨の内部がスカスカになる病気です。発症すると患者さんの生活の質(Quality of Life)は大幅に低下し、進行すると骨折のリスクが高くなります。骨粗鬆症による高齢者の骨折は寝たきりや要介護につながるだけでなく、死亡リスクを高めることも分かっています。*1
現在、日本国内における骨粗鬆症の患者数は1,280万人。これは国民のほぼ1割にあたる数です。
しかし、これほど患者数の多い病気でありながら、実際に骨粗鬆症の生活指導や治療を受けている人はまだまだ少ないのが現状で、その数は患者全体の20%にも満たないといわれています。*2
いつまでも元気で自立した生活を送るためには骨の健康は欠かせません。進行を抑えるためにも骨粗鬆症は適切な治療を受けることが大切。今回は、骨粗鬆症の検査や治療法、体験談などをご紹介します。
*1 大腿骨近位部の骨折後1年の死亡リスクは、骨折をしていない人に比べ男性で3.7倍、女性は2.9倍。約一割が骨折後1年で死亡するとの報告もあります。
*2 骨折リスクが高い大腿骨近位部(足の付け根)骨折例に対する薬物治療の実施率。
(参考)厚生労働省 平成28年簡易生命表
(参考)総務省統計局 人口推計(平成30年(2018年)1月確定値,平成30年(2018年)6月概算値)(2018年6月20日公表)
(参考)骨粗鬆症の予防と治療のガイドライン2015版
1.骨粗鬆症の治療と目的は?
骨粗鬆症の治療の目的は「骨密度(骨量)の低下を抑え、骨折を予防すること」。
加齢による緩やかな骨量の低下は老化現象の一つであり生理的なものなので、治療を行ったからといって若い頃のように元通りになるわけではありません。
しかし、適切な治療を行うことで、骨粗鬆症による骨折のリスクを下げることは可能になってきました。
何科にかかる?整形外科、内科、外科、婦人科で治療可能。骨粗鬆症専門外来も登場
骨粗鬆症は、骨だけでなく、身体全体の代謝にも関係している病気であるため、整形外科、内科、外科、婦人科など多くの科で診療が行われています。
最近では骨ドックや骨粗鬆症外来などの骨粗鬆症を専門に診る専門外来も登場しているので、お近くにある場合は受診してみるのも良いでしょう。
骨密度の低下が気になるものの、どの科にかかったらよいか迷ってしまうような場合には、まずはかかりつけの先生に相談してみるのも一つの方法。一般的なクリニックでも骨密度検査が可能な医療機関はありますし、必要ならばそこから専門の医療機関を紹介してもらうこともできます。
骨粗鬆症は、年齢が上がれば誰もがかかる可能性がある病気。気になる症状がある時は、迷わず受診することが早期発見につながります。
※骨粗鬆症の症状や原因などについては以下の記事を参考にしてください。(セルフチェックもあります)
骨折や寝たきりのリスク大!高齢者や女性に多い骨粗鬆症の原因、症状、予防法、体験談
生活習慣の改善と薬物療法がメイン。骨粗鬆症治療の種類
骨粗鬆症の治療には、①薬物量法、②食事療法、③運動療法の3つがあります。
症状が軽いうちは、食事や運動など骨の強度を保つための生活習慣の見直しを中心とした指導が行われますが、それだけでは改善しない場合には薬物療法を検討します。
すでに症状が進行して脆弱性骨折や脊椎圧迫骨折が起き、コルセットや薬物療法では改善しないケースには外科手術が必要になることもありますが、基本は患者さんに合った薬を選択し、薬物による治療を行っていくことになります。
①食事療法
骨はカルシウムの貯蔵庫と言われていますが、日本人はもともとカルシウムが足りていない場合が多いので、意識してカルシウム摂取を増やすとともに、骨の形成に欠かせないたんぱく質、ビタミンD、ビタミンKなどをしっかりと摂るように指導されます。
成人の場合、一日のカルシウム摂取量の目安は700~800mg。毎日の食事に大豆製品や小魚、青菜などを積極的に取り入れ、不足分は手軽に摂れる乳製品などで補うと良いでしょう。食事の見直しは、すでに骨粗鬆症を発症している方だけでなく、発症予防にも効果的なので、若い頃から心がけておくと良いでしょう。
②運動療法
運動は、骨に刺激を与え、骨を作り出す細胞(骨芽細胞)の働きを高めます。適度な運動をしている場合、座りがちな生活に比べ、骨粗鬆症によって起きる大腿骨近位部骨折(足の付け根の骨折)を30%程度低下させるとの報告もあります。
ウォーキングやジョギングのほか、スクワットや片足立ちなどの筋トレも適していますが、一番大切なことは患者さんの状態に合わせて行うこと。運動の頻度や強度は、患者さんの年齢や骨の状態によっても違うため、主治医の先生の指示の元に行うようにしましょう。
③薬物療法
食事や運動だけでは、症状の改善が難しいと診断された場合、薬物治療を開始します。
骨粗鬆症の治療は効果が出るまでに時間がかかるため、長期戦になります。今では治療薬の種類も増え、患者さんの症状や進行具合に合わせて治療の選択肢は広がっています。(具体的な薬物の内容については後述します)
患者さんの身体への負担を減らし、治療を続けやすいように内服薬だけではなく点滴、注射、ゼリー薬など、さまざまな形(剤型)があり、毎日使用するものから、月に一度の投与で済むものなど、服用間隔も多様な薬が開発されています。
※食事療法や運動療法については以下の記事で詳しく説明しています。
骨折や寝たきりのリスク大!高齢者や女性に多い骨粗鬆症の原因、症状、予防法、体験談
2.骨粗鬆症の検査の種類と診断基準
骨粗鬆症の診断は、「骨折があるかどうか」と「骨密度の値」がポイントになります。そのため診断には、医師による問診と骨の状態を調べる検査が必要です。*3
医師は、患者さんの病歴、常用薬の有無、家族歴、生活習慣(食事・運動・喫煙など)、閉経(女性の場合)など、さまざまな聞き取りを行い、身長や体重の計測、背骨の変形があるか、腰痛や背中の痛みがあるかなどの症状の確認をします。
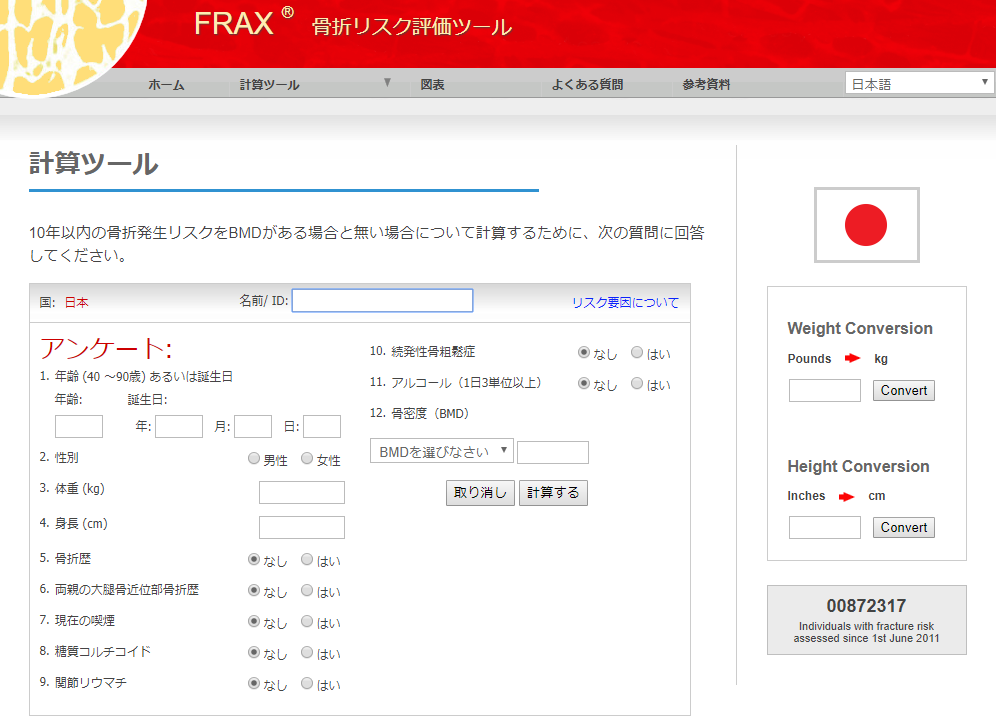
さらに最近では、「FRAX ®」という骨折リスク判定ツールも使用されるようになりました。
FRAX ®(fracture risk assessment tool)は、2008年にWHO(世界保健機関)が開発した骨折リスク評価法で、12項目の質問に答えるだけで10年以内に骨折する確率が分かるというもの。簡単で分かりやすいため、治療が必要な患者さんを効率よく判別することが可能で、診断結果は、骨粗鬆症の薬物治療を始めるかどうかの一つの基準になります。
(参考)「FRAX ®」骨折リスク判定ツール
※12項目の簡単な質問に答えるだけで、将来の骨折のリスクが判定できます。クリックすると画像が拡大します。
*3 加齢や閉経、生活習慣などが原因で起こる「原発性骨粗鬆症」の場合。薬や特定の病気が原因で起こる「続発性骨粗鬆症」の診断には、元になっている薬剤や病気の状態なども考慮に入れる必要があります。
①骨密度検査(DXA法:デクサ法)
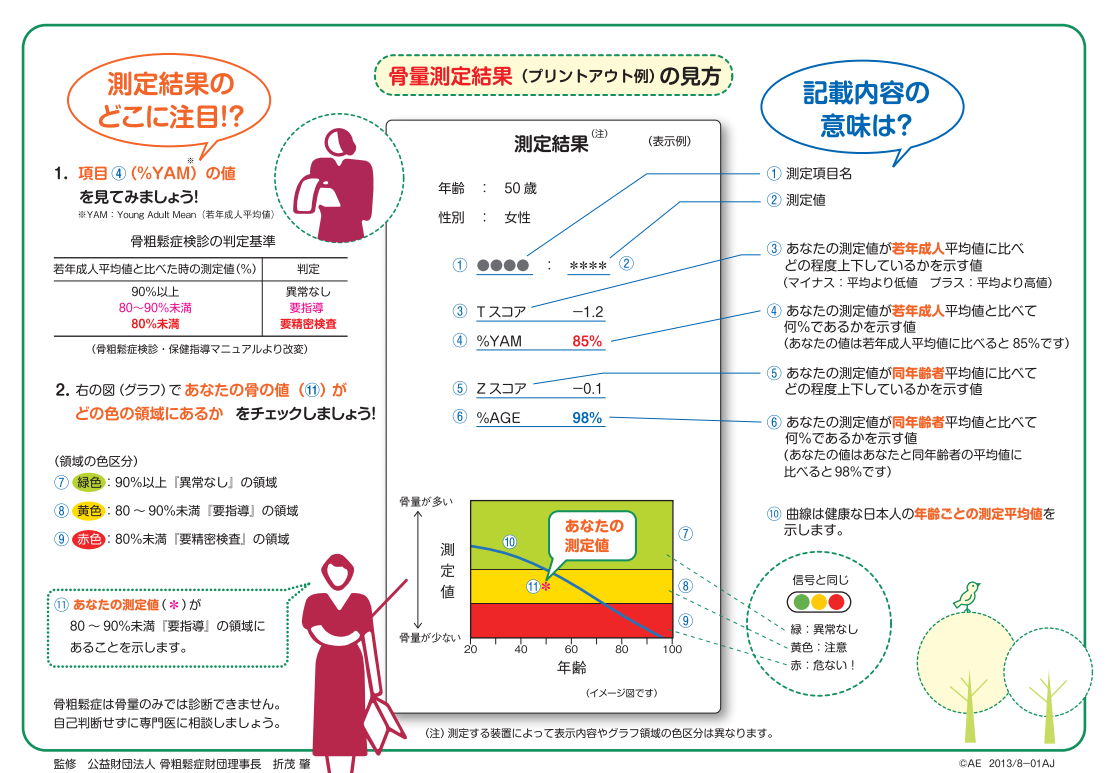
骨密度検査とは、骨の強さを判定するための検査のこと。骨の中に含まれるカルシウムやミネラルの割合を測定し、若い人の平均値(YAM:若年成人の平均値*4)と比べて、自分の骨密度が何パーセントかで表します。
いくつか種類がある骨密度検査の中でも精度が高く、現在の主流となっている方法は、DXA(デクサ:dual-energy X-ray absorptiometry)法といわれる検査法。2種類のエネルギーの低いX線を使用して骨密度を測ります。
検査は腰椎と大腿骨で測定するのが一般的ですが、十分でない場合は前腕部(腕の肘から先の部分)で測定することもあります。検査自体は寝ているだけで終わるので、患者さんの身体に負担の少ない検査です。
検査の結果、YAMが70%以下(または標準偏差が-2.5SD)以下だと骨粗鬆症と診断されますが、脊椎圧迫骨折や大腿骨近位部骨折がある場合は、検査結果に関わらず骨粗鬆症と診断されます。(背骨や足の付け根以外の脆弱性骨折がある場合はYAM80%未満が診断の目安)。
(画像引用)公益財団法人骨粗鬆症財団 骨量測定結果の見方
※骨密度検査の結果の例です。クリックすると画像が拡大します。
ちなみにDXA法以外にも骨密度を測定する検査はあります。
QUS法(quantitative ultrasound:定量的超音波測定法)は、かかとやすねに超音波を当てて骨密度を測る方法。DXAに比べると精度はやや劣りますが、検診などで行われることが多い検査です。X線を使用しないので妊婦さんでも安心して検査を受けることができます。
また、MD法(microdensitometry)は手の骨と違う厚みのアルミニウムの板を撮影し、骨とアルミニウムの濃度を比較することで骨密度を測定する方法。簡単に行えるため、一般の医療機関でも多く導入されている検査法です。
いずれの骨密度検査も健康保険が適用できます。(ただし、患者さん1人につき4カ月に1回に限る)
*4 YAMとは、「Young Adult Mean」の略。50歳以上の男性と閉経後の女性の場合は、YAMとの比較(20~44歳の健康な成人の骨密度を100%とする)で評価されますが、50歳未満と閉経前女性の場合は、Zスコアという同年齢の平均値との比較で評価します。(上記画像を参照)
②レントゲン検査・MRI検査
背骨(脊椎)のX線写真を撮り、骨の変形や骨折があるかを確認するための検査です。他の病気との区別をするためにもレントゲン検査は必要です。
また、レントゲンで骨折があることが分かり、痛みやしびれなどがある場合には、さらに詳しく調べるためにMRI(磁気共鳴画像法)撮影を行うこともあります。検査は健康保険が適用されます。
③尿検査・血液検査
骨の新陳代謝の速度などを調べるために「骨代謝マーカー」という検査を行います。骨代謝マーカーには骨の形成に関わる骨形成マーカー、骨の破壊に関わる骨吸収マーカーなどがあります。
この検査は尿検査と血液検査で行われ、骨密度が今後どのように変化するのかを知ることができます。また、他の病気との判別や、骨粗鬆症の治療薬の選択、治療効果の確認にも使われる検査で、一部制約はありますが健康保険が適用されます。
【体験談】尿検査で、かなりの量のカルシウムが溶け出していることが判明。骨密度の低下も予想されるため治療を開始。
うちの母の話です。母が生活検診を受けた際、結果を聞きにいった時に、病院の医師から「年齢的にも骨密度を調べたほうがいいですよと言われ、検査することになりました。検査方法としては、2つあり一つは骨密度を測定する方法と、もう一つは、尿を採取して尿からどの程度カルシウムが溶け出ているかによって骨の状態を確認する方法があることがわかりました。母が受診した病院では、骨密度を測定する機械がなかったため、尿から検査することになりました。結果、尿にカルシウムがかなり溶けていて、骨密度もだいぶ低くなっていると予想されるため、薬の服用で改善を目指していくことになりました。
薬を服用して最低でも2年くらいは改善するのにかかるといわれましたが、1年後に検査した際は、かなり数値のほうが改善していました。薬は1週間に一度服用するもので、「ボナロン」といって、尿にカルシウムが溶けないようにするお薬と、あわせてビタミンDが処方されています。
この患者さんの場合、受診した医療機関に骨密度検査の装置が無かったことから、骨代謝マーカー検査を行ったと思われます。尿に溶け出しているカルシウムが多かったため、骨密度の低下が予想されるとの診断で治療を開始し、1年後の再検査では数値が改善されました。
3.注射、飲み薬、点滴など。バリエーション豊富な骨粗鬆症の薬物療法とは?
どのタイミングで始める?治療開始の基準と薬の選択
薬物治療スタートの目安は骨粗鬆症の診断基準と同じ「YAMが70%以下の場合、または-2.5SD以下」。しかし、この数値に当てはまらなくても骨粗鬆症性の骨折があれば薬物治療を始めます。
また、骨量が減少し始めている状態でYAMが70%以上80%未満の場合、薬物療法を行うかどうかはFRAX ®の結果などを取り入れ、総合的に判断します。
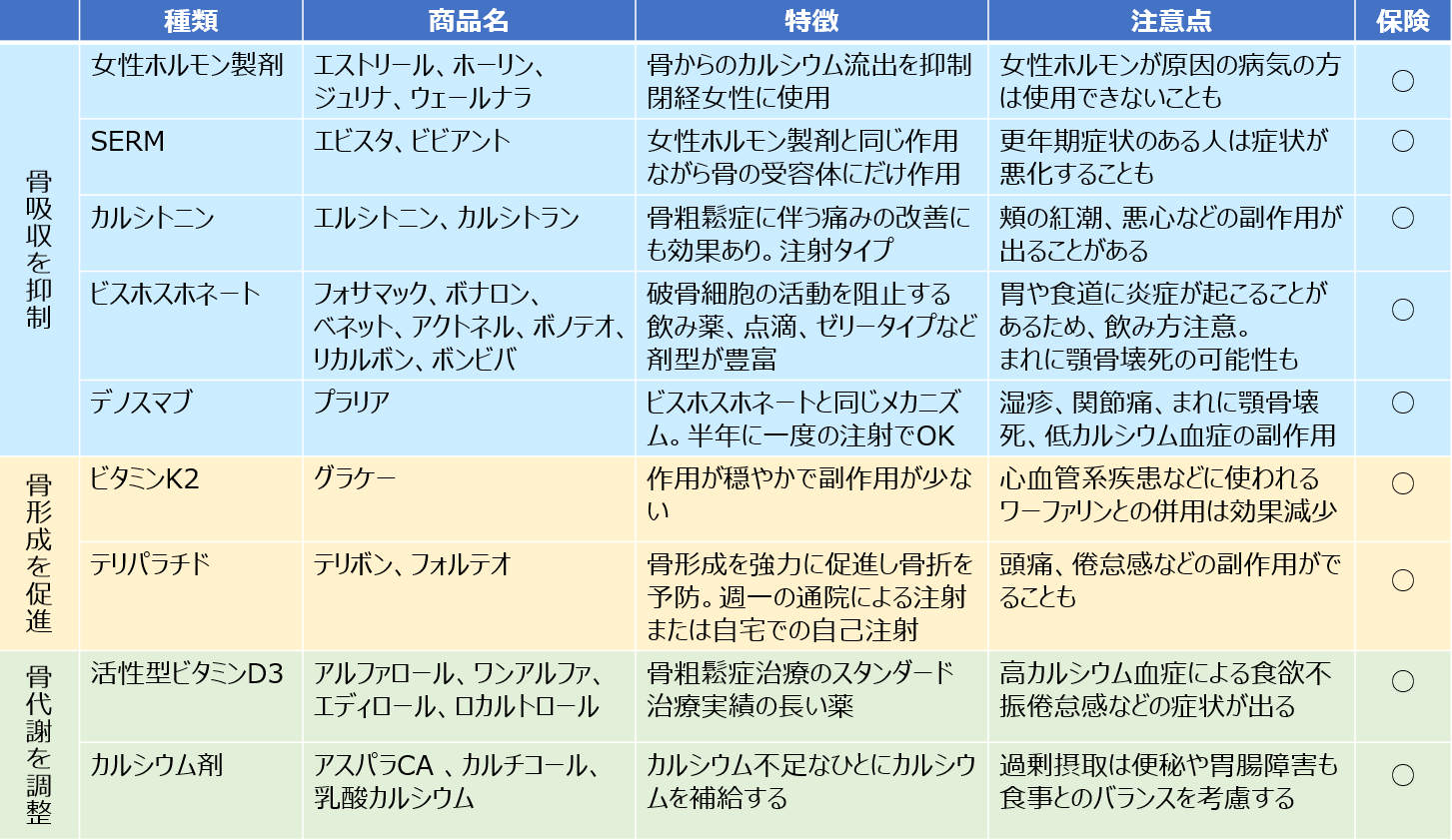
骨粗鬆症薬は「①骨吸収を抑制する薬」「②骨形成を促進する薬」「③骨代謝のバランスを調節する薬」の3つに大きく分けられており、健康保険が適用されます。それぞれの治療薬の中でもいくつかの種類があり、どの薬を使用するかは血液検査(骨代謝マーカー)などの結果を見て、患者さんの状態に合ったものを選択します。
(参考)原発性骨粗鬆症の診断基準(2012年度改訂版) 日本骨代謝学会
骨吸収を抑制する薬剤にはどんなものがある?
①女性ホルモン製剤……商品名 エストリール、ホーリン、ジュリナ、ウェールナラ
骨からのカルシウムの流出を抑制する効果があり、女性ホルモン(エストロゲン)が減少した閉経後の女性に使用されます。のぼせや発汗などの更年期症状を軽くする効果もあります。
飲み始めに、性器出血や乳房痛などの副作用が起こることがありますが、身体が薬に慣れてくると多くは軽減されます。乳がんや子宮がんなどの女性ホルモンが原因の病気の方は使用できないこともあります。
②SERM(サーム:選択的エストロゲン受容体モジュレーター)……商品名:エビスタ、ビビアント
女性ホルモン(エストロゲン)と同じ作用を持ちながら、骨のエストロゲン受容体だけに作用する新しいタイプの薬です。こちらも閉経後の女性に多く使われますが、更年期症状がある人は症状が悪化することもあるので、使用を控えることもあります。
③カルシトニン薬……商品名 エルシトニン、カルシトラン
骨吸収を抑制する注射薬。鎮痛効果があることから、背中や腰に痛みがある患者さんに使用されます。1週間に1回くらいの割合で筋肉注射を行います。
④ビスホスホネート薬……商品名 フォサマック、ボナロン、ベネット、アクトネル、ボノテオ、リカルボン、ボンビバなど
破骨細胞の活動を阻害する効果があるビスホスホネートは、現在の骨粗鬆症治療のメインともいえる薬で、骨折のリスクが高い重度の患者さんに処方されます。また、薬や病気が原因で発症する続発性骨粗鬆症にも使用される薬です。
ビスホスホネートのなかにもたくさんの種類があり、点滴やゼリータイプの薬もあるので、寝たきりの方や飲み込む力が低下している高齢の患者さんにも使用することができます。
ただし、内服薬は吐き気や胃の痛みが起こることがあり、薬を飲んだ後すぐに横になると食道炎を起こすことがあります。そのため、飲む回数を減らすために、週に一度、月に一度など、服用間隔が長い薬が開発されています。
まれに顎骨壊死(がくこつえし:あごの骨が壊死してしまう)を引き起こすことがあるため、あごや歯に異常を感じた時にはすぐに医師に知らせるようにしましょう。
【体験談】骨粗鬆症で背骨の圧迫骨折。手術を避けて薬物療法を選択。
75歳のうちの母が骨粗しょう症性の脊椎椎体骨折と診断されました。
背中がずっと痛いと言っていたのと、背中がどんどん丸まってきたのが心配になり、整形外科に連れて行ったところレントゲン検査をして、脊椎椎体骨折と診断されました。
椎体がつぶれる圧迫骨折という種類の骨折だそうです。
骨粗しょう症性の脊椎椎体骨折には折れた骨片がはじかれて後に飛び出す「破裂骨折」という骨折もあるそうで、神経の通 る脊柱の内に飛び出して、脊髄を圧迫することがあるらしく、それではなくて良かったと言われました。入院して2週間くらいベッド上で安静といわれ、背中の痛みが治まったところでコルセットを作り、3週くらいでコルセット装着で起き上がることができるようになりました。
手術するのを母が嫌がったため、薬での治療となりました。アレンドロン酸錠35mgを1週間に1回飲んでいます。
飲み方に特徴の有るお薬で、
「起床時にコップー杯の水とともに服用して下さい。水以外の飲食を避け、他の薬剤の服用も避けて下さい。服用後少なくとも30分経ってから食事をとり、食事を終えるまで横にならないで下さい。また、歯科を受診する場合には、必ずこの薬を服用していることを医師に伝えて下さい。」
との注意書きを一緒に貰いました。週1回という飲み方が珍しいので、飲み忘れが多かったため、お薬カレンダーというものを活用して飲み忘れの無いようにさせています。
薬剤師からは、曜日を決めて飲むことを習慣化させるとよいと言われましたが、母も高齢で中々覚えていられないようなので、飲み忘れの確認は家族がしないといけませんね。
ビスホスホネート薬は、現在の骨粗鬆症治療の主流となっている薬の一つ。この患者さんの場合も、アレンドロン酸(フォサマック、ボナロン)を処方されました。薬を飲む間隔が1週間に一度ということで、高齢患者さんの場合は飲み忘れの心配もあるため、ご家族が協力して治療に取り組まれました。
⑤デノスマブ(ヒト型抗RANKLモノクローナル抗体製剤)……商品名 プラリア
2013年に承認された新しい薬です。ビスホスホネートと同じメカニズムの薬で、破骨細胞を働かせないように強く抑制する効果があります。骨密度を上げる効果が高いため、比較的、重症の患者さんに使用します。
この薬は、半年に一度医療機関で皮下注射を行うだけなので、毎日のわずらわしさがなく、続けやすいというメリットがあります。
しかし、湿疹や関節痛などの副作用が出ることもあり、まれに顎骨壊死や、低カルシウム血症(血液中のカルシウム濃度が低くなり、手や口のしびれなどが起こる)などの重い症状になることもあるので、気になる症状が現れた際は、早めに医師に相談しましょう。
費用は6ヶ月に1回の注射につき、1割負担で約3,000円、3割負担で9,000円程度です。
骨形成を促進する薬剤にはどんなものがある?
①ビタミンK2……商品名 グラケー
骨形成を促進する効果があり、高齢で症状の軽い骨粗鬆症の方などに使用されます。高用量のカプセルですが、作用が穏やかなため、副作用はほとんどありません。
②テリパラチド(副甲状腺ホルモン薬)……商品名テリボン、フォルテオ
骨や腎臓などでカルシウム濃度を調節する作用がある副甲状腺ホルモンの薬で、骨芽細胞を活性化させ、骨形成を促進する働きがあります。骨密度がかなり低下し、骨折リスクが高い患者さんに適した薬です。
患者さん自身で注射する場合(1日1回、2年間)と、医療機関で注射してもらう場合(注射のため週一通院で1年半)があります。自分で注射するというと怖いと思われる方もいらっしゃいますが、細く短い針であるため、痛みもほとんどありません。
ただし、他の薬に比べると非常に高額であり、1ヶ月分で1割負担の場合5,000円程度、3割負担の場合は15,000円程度の費用がかかります。
骨代謝(骨吸収と骨形成のバランス)を調整する薬剤にはどんなものがある?
①活性型ビタミンD3……アルファロール、ワンアルファ、エディロール、ロカルトロール
腸からのカルシウムの吸収を良くして体内のカルシウム量を増加する薬で、古くから骨粗鬆症の基本薬として使用されています。
少量で効率的に作用するようになっており、他の薬剤との併用で使われることも多い薬です。
副作用として、高カルシウム血症による食欲不振、全身倦怠感などがでることもあるので、カルシウム薬との併用には注意が必要です。
②カルシウム剤……アスパラCA、カルチコール、乳酸カルシウム
骨を作る成分であるカルシウムを補給する薬で、日常的にカルシウムが不足しがちな人に処方されますが、治療効果は高くないため、他の薬剤と併用して使用します。
ただし、過剰摂取は便秘、胃腸障害などが起こることもあるので摂り過ぎには注意が必要。1日に1000㎎程度が目安とされており、500㎎以上の薬を使用する時には、2回以上に分けて服用する必要があります。
以上のようにたくさんの薬が登場している骨粗鬆症の治療は、作用が強力なものからマイルドなものまでさまざまで、薬の形や服用の間隔も多様です。
それぞれの薬に特徴があり、メリットもデメリットもあるため、どの薬を使うのかは患者さんの年齢や性別、生活のスタイルや重症度に合わせて決定します。
一定期間使用しても効果が見られない時や副作用のような症状が出た時には、投薬内容や量を見直すことも必要。患者さんに合わせた薬を見つけることが重要になります。
(表)骨粗鬆症の主な薬物療法 Caloo編集部作成 ※クリックすると図が拡大します
(参考)骨粗鬆症の予防と治療ガイドライン2015版
(参考)財団法人 骨粗鬆症財団
(参考)いいほね.jp
※こちらは骨粗鬆症に関する情報サイトです。病気の内容や検査、治療などについて分かりやすく説明されています。
(参考)医療法人 東永内科リウマチ科
※こちらのページでは骨粗鬆症の治療薬について詳しく説明されています。
(参考)おくすり110番
※医療機関で処方されるお薬の詳しい情報を見ることができます。
4.長期間に及ぶ骨粗鬆症の治療。治療中に気を付けたい3つのこと
「人生90年」といわれる現代。スポーツに旅行にと、アクティブに活動される高齢者の方も増えてきました。素適なシニアライフは健康であって始めて成り立つもの。「いつまでも自分の足で歩く」ということを目標に、積極的に治療に取り組んでいきたいですね。
骨粗鬆症の治療は、薬の効果だけでなく、ご自身の毎日の生活自体も治療の経過に大きな影響を与えるということを忘れてはいけません。治療効果をさらに上げるためにも治療中は以下の3つの点に気を付けましょう。
①食事内容の見直しや運動は継続
骨粗鬆症は、年単位で治療を続けていくことになります。骨粗鬆症の薬を飲んでいるからといって、食事や運動などをいい加減にしてしまうのは本末転倒。その間の生活が乱れてしまっていてはせっかくの薬の効果を活かすことができません。食事や運動などの生活習慣の改善は薬物療法中も引き続き行いましょう。
高齢になると食が細くなるため、手を抜いてしまいがちですが、カルシウムを積極的に摂りつつ、バランスの良い食事を心がけましょう。
また、年齢が上がるとどうしても身体を動かすことが億劫になってしまいますが、骨の強度を高め、筋力やバランス力の低下を防ぐためにも、適度な運動は引き続き続けましょう。(※治療中の方は、主治医の先生に相談の上行うようにします)
②転倒予防の対策を忘れずに!
骨の強度が落ちている骨粗鬆症の方は、ちょっとした転倒でも骨折につながることがあります。
特に高齢者の骨折は、階段や段差など住宅内での転倒というのがとても多いのが特徴。思いがけない事故につながることが無いように、「手すりや滑り止めを付ける」「足元灯を設置する」「段差をなくす(バリアフリー)」など、普段から可能な限り住宅内の環境を整えておくことも必要です。
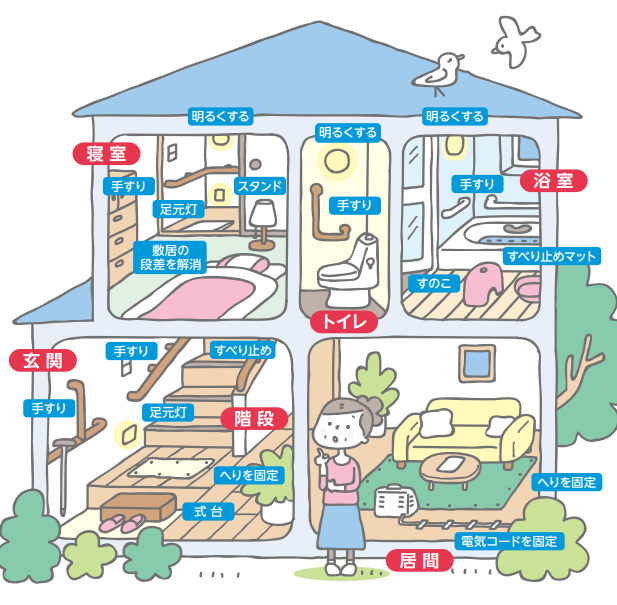
(画像引用)公益財団法人骨粗鬆症学会 骨粗鬆症で骨折しないために ストップ!転倒
③医師や家族の協力も大切!治療の必要性をしっかりと理解する
骨粗鬆症治療で難しいのが薬の継続。長期に及ぶ治療は、どうしてもモチベーションを保ち続けるのが難しいこともあります。実際、開始後1年で45.2%が処方通りの服薬ができず、5年以内に半数以上(52.1%)が脱落してしまうというデータもあります。
高齢者の場合、他の薬も飲んでいるケースが多いことや、ADL(日常の生活動作)が低くなることなども大きな原因と考えられていますが、骨粗鬆症の治療は、継続することで初めて効果が現れるもの。患者さん自身が治療の必要性をしっかりと理解しておくことが大切です。
また、効果が数字で見えるとやる気もアップするので、定期的に通院して骨密度を測定することは治療の継続に効果的。周りのご家族や医療スタッフなどの協力も得て根気強く治療を続けていきましょう。
(参考)平成29年度版高齢社会白書
(参考)骨粗鬆症の予防と治療ガイドライン2015年版
(参考)財団法人 骨粗鬆症財団